この記事では介護者が知っておきたい薬の飲み方などの基礎知識と服薬介助の正しい方法をご紹介しています。高齢者が服薬する際の注意点など、介護に関わる方やご家族を介護されている方に役立つ内容となっておりますので、ぜひ介護の現場でご活用ください。
介護者が知っておきたい薬の基礎知識
薬の主作用と副作用

薬には、本来の目的である病気を治したり、症状を軽くしたりする好ましい働きである「主作用」と薬本来の目的以外の好ましくない働きである「副作用」があります。
用法・用量を守り、適切に使用することで副作用が軽減する可能性がありますが、予期せぬ副作用もあるため、何か異変がある場合は医師や薬剤師などの専門家にご相談ください。
副作用が起こる原因
- 薬の性質によるもの
- 例:花粉症の薬を飲んだら眠くなった、頭痛薬を飲んだら胃痛になったなど
- 体質
- 例:アレルギー体質、薬が効きすぎてしまう体質など
- 飲み合わせ(相互作用)
- 例:特定の薬を一緒に飲むと効き目が強くなりすぎたり弱くなってしまったりする、特定の薬とアルコールを一緒に摂取すると効き目が増強し記憶障害を起こす可能性がある、など
- 使い方
- 例:多く飲んでしまった、飲むタイミングを間違えてしまったなど
- 予期できないもの
- 例:新しい副作用など
正しい薬の飲み方
用法用量を必ず守る
薬は必ず用法用量を守って服用しましょう。薬の効き方は症状や年齢、体型、基礎疾患の有無など個人差があります。
飲み忘れたからといって2回分飲んだり、余った薬を他の人に渡したりすることは絶対にやめましょう。
水で飲む
薬は水なしで飲めるものを除いては、原則水で飲みましょう。水分で薬を流して胃まで届けることが大切なので、水の量はコップ1杯(200ml程度)が最適です。
水分量が足りず、もし食道にくっついてしまうと炎症が起きたり、ただれてしまうことがあります。
薬を飲むときの姿勢
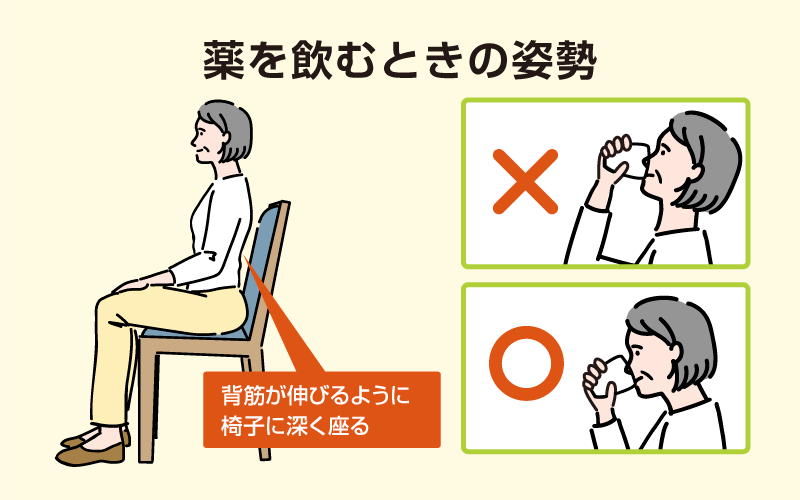
薬を飲むときは、姿勢が伸びるように椅子に深く腰掛けましょう。上を向いた状態で薬を飲むとむせやすく、誤嚥にもつながります。
特に高齢者は円背(骨の歪みによって脊柱が前に倒れた状態)などで背筋や首が伸ばしにくいという特徴があります。また、介助する際は介助者が立ったままだと、服薬する方の顔が上に向いてしまうので、服薬する方と目線を合わせて介助することが重要です。
薬を飲む時間
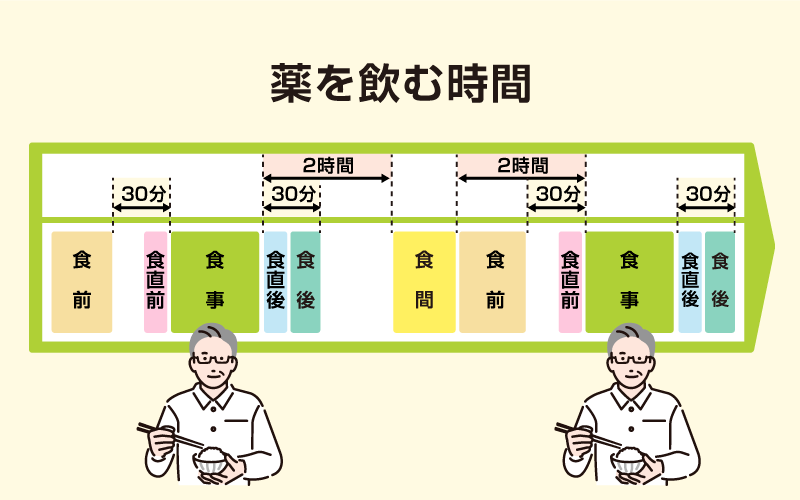
- 食前
- 食事のおよそ30分前に服薬。
- 食後
- 食事のおよそ30分後に服薬。食後は消化活動が盛んなため薬の吸収がよくなり、また胃に食べ物が残っているため、胃腸障害を軽減します。
- 食直前
- 食事のすぐ前に服薬。食事の影響を抑えるためです。
- 食直後
- 食事のすぐ後に服薬。吸収をよくするなどの目的があります。
- 食間
- 食事のおよそ2時間後に服薬。食事の影響で吸収が悪くなる薬や、胃粘膜に直接的に働く胃薬の一部は、胃内の食べ物のなくなった頃に服薬し、服薬後2時間は食事をしない。
- 起床時
- 朝起きてすぐ服薬。服薬後(30~60分)は食事をしない。
- 就寝前
- 寝る30分くらい前までの間に服薬。
- 頓服
- 症状に応じて一時的に服薬。一日に飲んで良い最大量が決められており、続けて飲む場合は飲む間隔の確認が必要です。
飲み忘れ、飲み間違いはどうしたらいい?
薬を飲み忘れた、飲むタイミングを間違えたなどの場合、薬によって対応が異なります。決まった飲み方でないと正しく効果が出ない、出過ぎるものもあります。
飲み忘れた際は、ご自身で判断することなく、主治医やかかりつけの薬局へ対応を相談しましょう。
食べ合わせ・飲み合わせに注意
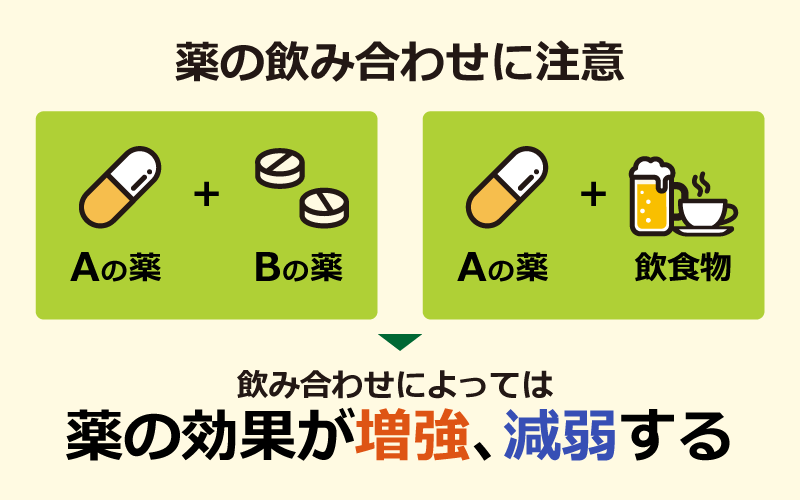
薬、もしくは飲食物と一緒に摂取した場合に、飲み合わせによっては薬の効果が増強、もしくは減弱し、副作用のリスクが高まったり、薬が効かなくなってしまうことがあります。
薬を飲む際は、薬に添付されている説明書などを必ず確認の上、服用しましょう。
飲み合わせ注意の飲食物例
- ワルファリンカリウム(血液をサラサラにする薬)+納豆→ワルファリンカリウムの効果が減弱
- 一部の降圧薬(血圧を下げる薬)+グレープフルーツジュース→一部の降圧薬の効果が増強
- 睡眠薬+アルコール→睡眠薬の効果が増強
- 一部の喘息薬+コーヒー→一部の喘息薬の効果が増強
- 一部の抗生剤+牛乳→一部の抗生剤の効果が減弱
服薬に際して、不安な症状があった場合も自分では判断しない
薬の処方は医師の診断をもとに決められています。ご自身やご家族の判断で服薬を中止したり、飲む量を変えたりすることは大変危険です。何か心配なことがある場合は、医師や薬剤師に相談してみましょう。
相談の際は、普段飲んでいる薬や症状の現れる時間などを把握しておき伝えることで、適切な薬の処方に繋がります。
高齢者の服薬で気を付けること
ここでは高齢者の方が服薬の際に気を付けることや知っておきたいことをご紹介します。
高齢者は薬の副作用が起こりやすい
高齢者は身体機能が低下しているため
高齢になると肝機能や腎機能が低下し、そのことで薬を分解する力や薬を腎臓から身体の外へ排出する力が弱くなります。また、高齢者は体内の水分量が少なくなり、体内の脂肪比率があがるため、脂肪に溶けやすい薬が体内にたまりやすくなります。その結果、薬が効きすぎて副作用が現れることが多くなります。
複数の薬を飲んでいる方が多く(多剤併用)、薬の相互作用が起こりやすいため
高齢になると病気を複数持っている方が増えてきます。その場合、複数の病院にかかり、服用する薬の数も多くなります。そして複数の薬を服用していると薬同士が相互に作用し、副作用が起こったり、うまく作用しなくなったりします。
ポリファーマシーを防ぐには
ポリファーマシーとは
ポリファーマシーという言葉を聞いたことがあるでしょうか。
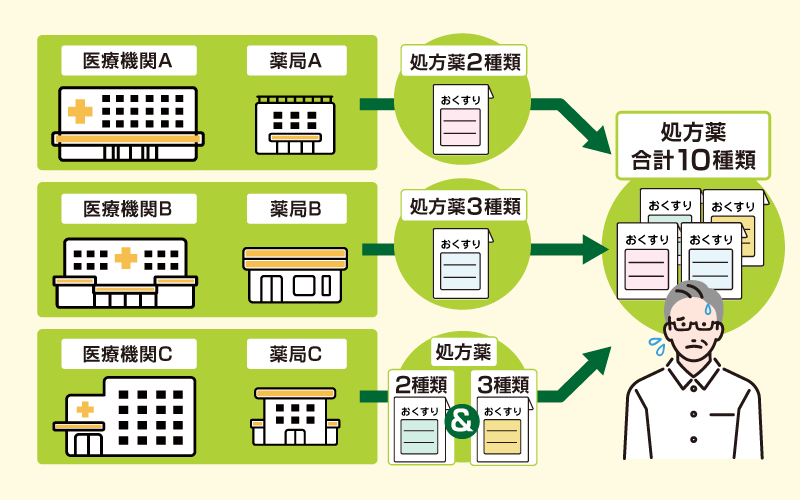
ポリファーマシーとは、薬の多剤併用によって服用困難、副作用などの問題が生じている状態のことを指します。
前述のとおり高齢者の場合は病気を複数持っている方が多いことに連動し、複数の医療機関にかかっているケースも多く、ポリファーマシーのリスクが高くなります。
ポリファーマシーになる薬の数とは
薬を何種類飲むとポリファーマシーになるという定義はありません。その方の病態、生活、環境などによって異なるためです。
ただ、服用する薬の数に比例して副作用の発生リスクは高まるとされており、特に6種類以上服用されている方は5種類以下の方に比べて、発生頻度が高くなるというデータもあります。もちろん3種類で副作用が発生してしまうケースも、6種類でも副作用が発生しないケースもあるため、その方の状況に即した処方が必要となります。
参考日本老年医学会「高齢者の安全な薬物療法ガイドライン2015」
処方カスケードに注意
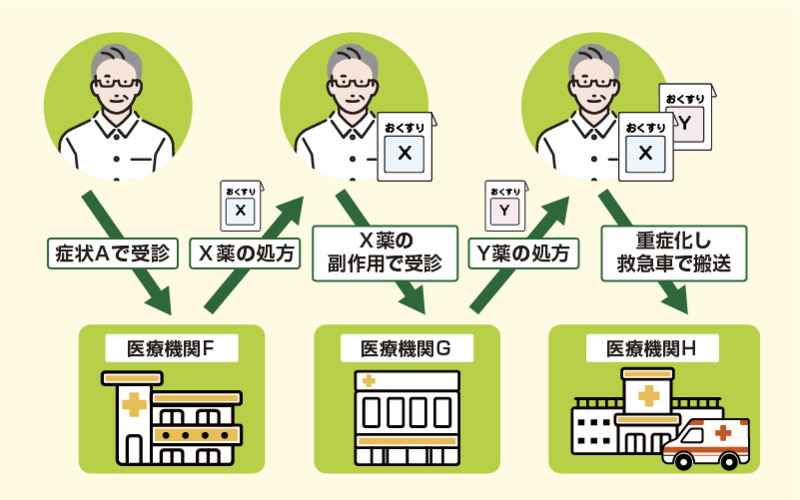
ポリファーマシーに至る要因のひとつとして、処方カスケードがあります。
処方カスケードとは、服用している薬の副作用が新たな病状と誤認されてしまい、新たに飲む薬が増えてしまうことを指します。ポリファーマシーが起こってしまう要因のひとつです。
処方カスケードの例
- 高血圧の治療で医療機関Fから降圧薬を処方され服用
- 降圧薬の副作用で浮腫みが出現したため医療機関Gを受診、利尿薬を処方される
- 利尿薬を服用することで頻尿になってしまう
介護職やご家族の服薬についての知識、医療連携が大切
ポリファーマシーを防ぐには、薬を服用されている方はもちろん、ご家族や介護職などの身近な方が「どのような薬を飲んでいて、その薬にはどのような副作用や注意点があるか」を理解し、普段から服薬による影響はないかの視点をもつことが重要です。
薬を飲めない場合は医師や薬剤師に相談を!
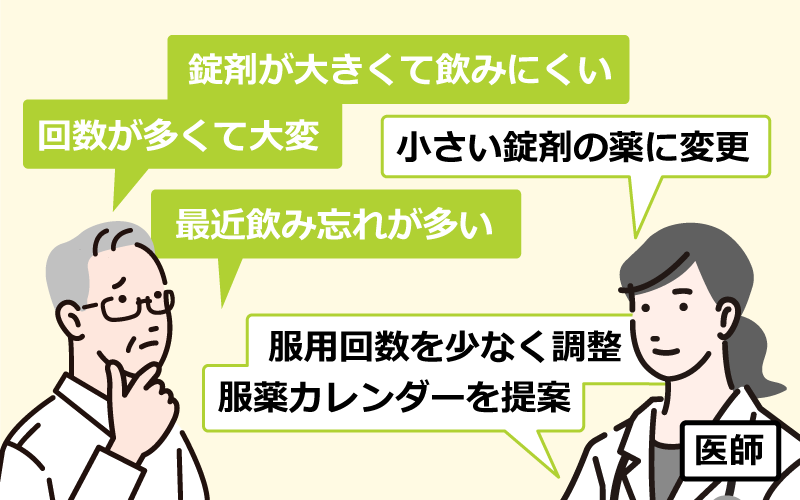
認知機能や嚥下機能の低下により、用法用量を守って服薬できない状態が続くなどの場合は医師や薬剤師に相談し、無理なく服薬できる処方を検討してもらうことも可能です。
処方の工夫と服薬支援の主な例
- 服用薬剤数を減らす
-
- 力価(一定の効果を発揮するのに必要な薬の量に基づいた薬の強さを表す言葉)が弱い薬剤を複数服用している場合は、力価の強い薬剤にまとめる
- 配合剤(複数の成分を一つの薬の中に配合した医薬品)の使用する
- 対症療法(症状を和らげる、あるいは消すための治療)に使用する薬剤は極力頓服(症状に応じて服薬)で使用する
- 特に慎重な投与を要する薬物のリストを活用する
- 剤形の選択
- 服薬される方の日常生活動作(ADL)の低下に応じて剤形を選択する
- 用法の単純化
-
- 作用時間の短い薬剤よりも長時間作用型の薬剤で服用回数を減らす
- 不均等に飲む薬(例:朝3錠、昼2錠、夜1錠など)を極力避ける
- 食前・食後・食間などの服薬方法をできるだけまとめる
- 調剤の工夫
-
- 一包化する
- 服薬ケースや服薬カレンダーなどを使用する
- 服薬される方に適した調製方法(分包紙にマークをつける、日付をつけるなど)
- 嚥下障害をお持ちの方に対する剤形変更や服薬方法(簡易懸濁法、服薬補助ゼリーなどを活用)を検討する
- 管理方法の工夫
- ご本人管理の難しい場合は、ご家族などが管理しやすい時間に服薬をあわせる
- 処方・調剤の一元管理
- 処方・調剤の一元管理を目指す(お薬手帳等の活用を含む)
ポリファーマシーや処方カスケードは複数の病院や薬局にかかることで起こっているケースが多いため、かかりつけ医やかかりつけ薬局に情報を集約したり、お薬手帳を活用するなど、情報を一元化することで薬の適正使用につながります。
ご自身、ご家族やご利用者様のために
服薬に際しては用法用量を守ることが大原則ですが、何か不安なことがあったり、わからないことがあった場合はかかりつけ薬局の薬剤師や、かかりつけの医師に相談し、決してご自身で判断しないようにしましょう。
適切に医師や薬剤師などの専門家に相談することで、薬の適正使用につながります。
介護アンテナ会員限定!この記事の印刷用PDFを無料でダウンロードできます♪
介護アンテナ会員の方はこちらでご紹介した内容の印刷用データセットを下記よりダウンロードしていただけます。
※会員登録後、ログインするとページ下部にダウンロードのボタンが表示されます。
会員登録はメールアドレスがあれば介護に関わる方でなくてもどなたでも可能です。ぜひお気軽にご登録ください!なお、会員登録に際し、初期費用や月額費用などの費用は一切かかりません。

監修者プロフィール
秋下 雅弘Masahiro Akishita

協力企業プロフィール
クオール株式会社Qol Co.,Ltd.
1992年創業。「あなたの、いちばん近くにある安心」をスローガンに掲げ、クオール薬局を中心にグループで全国854店舗を展開。処方元医療機関との連携を密に行うマンツーマンの出店形態が特徴。医師との信頼関係を築くだけでなく、介護従事者とネットワークを結び、地域医療に貢献する“かかりつけ薬局”を目指す。